אם אתם מתכוונים להיות חולים במדינת ישראל בשנים הקרובות, כנראה עדיף שתעשו את זה עכשיו. החל משנת 2026, צפויה ירידה משמעותית במספר הרופאים לנפש בישראל, הנמוך מלכתחילה ביחס למדינות מפותחות. זאת מכיוון שבסוף העשור הקודם פסל משרד הבריאות בתי ספר לרפואה בחו"ל שאינם עומדים בסטנדרט המקובל בישראל, ובוגריהם לא יוכלו עוד לגשת לבחינות הרישוי. אלא אם תהיה התערבות משמעותית של המדינה, המחסור ברופאים רק צפוי להעמיק בשנים הבאות בשל סיבות נוספות ולמערכת יחסרו מאות רופאים מדי שנה.
כשכל זה ברקע, באוניברסיטת רייכמן החלו בהקמת בית ספר פרטי לרפואה, הראשון בישראל, "במטרה לסייע בפתרון המחסור הקיים, ולטובת הגדלה מידית של כמות לומדי הרפואה בישראל", כפי שנכתב באתר ביה"ס. בית הספר החדש שעל פי התוכניות האופטימיות יפתח כבר ב-2024, אם תוכנית הלימודים תקבל את אישור המועצה להשכלה גבוהה (מל"ג), יכשיר בשלב הראשון כ-80 סטודנטים בשנה, ובשיאו כ-120 סטודנטים בשנה. הוא יוקם בשיתוף פעולה עם בית החולים שיבא, קופות חולים כללית בשיתוף בתי החולים שלה במרכז וקופת חולים מכבי.

אלא שבעוד מובילי התוכנית מתרגשים לקראת היישום ומתגאים בשימוש בסימולטורים רפואיים, יש גם מי שטוענים שמדובר בחזיון תעתועים, במיזם שלא באמת יעזור להגדיל את כמות הרופאים אלא יקום על חשבון פתרונות אחרים תוך שימוש במשאבים ציבוריים. אין ספק שביה"ס יגבה מהתלמידים מחיר גבוה משמעותית מאשר באוניברסיטאות, אלא שמתנגדים למהלך מעלים ספקות בנוגע לרמה המקצועית לה יזכו הסטודנטים בתמורה.
מרוץ על מנת להישאר במקום
כדי להבין את התמונה שאליה נכנס בית הספר החדש, קצת רקע. בישראל ישנם כ-30 אלף רופאים, רק 3.2 רופאים לאלף נפש, לעומת ממוצע של 3.4 במדינות הארגון לשיתוף פעולה ולפיתוח כלכלי (OECD). כאמור, גם המספר הנמוך הזה עומד בקרוב לרדת באופן משמעותי, בעיקר בשל רפורמת יציב להסדרת לימודי רפואה בחו"ל שפסלה מוסדות רבים, אבל לא רק. הסיבות הנוספות הן הגידול באוכלוסייה (שמקטין את מספר הרופאים לנפש) ופרישה מסיבית בשנים הקרובות של רופאים שעלו לישראל בגל העלייה של שנות ה-90 ומילאו חור שכבר החל להיווצר באותה תקופה ולא טופל.
בעשור האחרון אמנם גדל משמעותית מספרם של בוגרי לימודי רפואה בישראל, אבל הוא אינו מצליח להדביק את גידול האוכלוסייה. ועדה בראשות פרופ' רוני גמזו, מנכ"ל בית החולים איכילוב, פרסמה בתחילת 2022 דוח ובו המלצות להגדלה מהירה של מספר הסטודנטים כך שמספר מקבלי רישיונות הרפואה בישראל יעלה ל-2,000 בשנה עד שנת 2035 (לעומת כ-1,800 כיום), כש-1,200 מהם (60%) יהיו בוגרי הארץ. כך באמצע העשור הבא יחזור יחס הרופאים לנפש בערך לרמה שבה הוא נמצא היום. אולם, אם התוכניות לא יצאו לפועל, יתעכבו או לא יתוקצבו, או אם יהיה גל עזיבה מסיבי של רופאים את הארץ או את המקצוע, יהיה קשה מאוד למלא את החסר.

בימים אלה ועדה נוספת של גמזו עומלת על העמקת ההמלצות, ואילו משרד הבריאות בעצמו מכין תוכנית אשר אמורה להפוך את ההמלצות הללו לאופרטיביות, אם כי שום דבר עדיין לא הוחלט או תוקצב באופן רשמי. אלא שהמחסור ברופאים הוא אינו עניין חדש ומאז שנת 2000 הוקמו בישראל כעשר ועדות לפתרון המשבר. כך שגם את האופטימיות היחסית בשוק לגבי יישום המלצות דוח גמזו, ראוי אולי לקחת בערבון מוגבל.
כיום רק כ-40% מהרופאים החדשים שנכנסים למערכת מדי שנה למדו בישראל, השיעור הנמוך ביותר של רופאים המוכשרים במערכת המקומית בקרב כל מדינות ה-OECD. בדוח מיוחד שהקדיש הארגון להכשרת רופאים בישראל ופורסם במאי השנה, ציינו לרעה את מספר הסטודנטים לרפואה המסיימים את לימודיהם בישראל, הנמוך ביותר ב-OECD ביחס לאוכלוסייה.
ההסבר הוא שאין מספיק מקומות בבתי הספר לרפואה בישראל על מנת להכשיר די רופאים לכל המערכת הרפואית במדינה. אבל יש פה גם תנועה סיבובית, אוניברסיטאות בישראל (תל אביב, בן גוריון והטכניון) מכשירות סטודנטים מחו"ל (ב-2021, היה מדובר ב-113 מתוך סך של 1,020 נרשמים חדשים בכל הארץ), ובנוסף סטודנטים ישראלים שלומדים בישראל לא תמיד נשארים במערכת אלא עוברים בעצמם לעבוד בחו"ל - 9% מהרופאים שלמדו בישראל מועסקים בחו"ל בכל רגע נתון.

את החוסרים במערכת ממלאים סטודנטים ישראלים שלמדו בחו"ל, לרוב במערב או במזרח אירופה. ישנם מוסדות לימוד בחו"ל שהם מצוינים, אבל לא כולם כאלה. ההעדפה של המערכת היא בדרך כלל לקבל רופאים שלמדו בארץ, כך שרופאים שלמדו בחו"ל מגיעים בדרך כלל לבתי החולים הקטנים והפריפריאליים (ראו תיבה). כאמור, רפורמת יציב הגדירה תנאי סף לבתי ספר לרפואה בחו"ל שבוגריהם יוכלו להיקלט במערכת הבריאות הישראלית. על פי ההערכות בדוח גמזו, הרפורמה הזו תגרע כ-400-500 רופאים בשנה מהיצע הרופאים החדשים העומד לרשות מערכת הבריאות הישראליות, בעיקר בפריפריה.
כיום נכנסים למערכת הבריאות מדי שנה כ-1,800 רופאים חדשים, מישראל ומחו"ל גם יחד. על פי הערכות מינהל תכנון אסטרטגי וכלכלי של משרד הבריאות, בגלל רפורמת יציב, אם לא תהיה התערבות משמעותית נוספת של המדינה, מספר מקבלי הרישיון בכל שנה צפוי לרדת ל-1,500 רופאים ב-2035, ושיעור הרופאים לאלף נפש יהיה 2.9, נמוך משמעותית מהשיעור היום. רק אם מספר מקבלי הרישיון בשנה יעלה ל-2,000, (היעד בדוח גמזו) נגיע ל-3.1 רופאים לאלף נפש, נמוך בקצת מהיום, אבל עדיין בתחום הנסבל.
אם מספר הרישיונות השנתי יזנק ל-2,800 רופאים מדי שנה, ניתן יהיה בשנת 2035 להגיע למה שהוא כיום הממוצע ב-OECD. אבל הוועדה מגדירה את היעד כלא באמת ריאלי. יעד של 2,000 רופאים נוספים מדי שנה צפוי לשמר את המצב הקיים עד 2035 ולשפר אותו בעתיד הרחוק יותר.
המדינה התעוררה מאוחר לגבי הכשרת מסה קריטית של רופאים חדשים, אבל בכל זאת ננקטו צעדים בשנים האחרונות. עד שנת 2009 פעלו בארץ ארבע פקולטות לרפואה, באוניברסיטאות העברית, תל אביב, הטכניון ובן גוריון. מספר המסיימים היה רק 250-350 בכל שנתון. לעומת זאת ב-2020, החלו את לימודיהם בפקולטות השונות לרפואה בארץ 850 סטודנטים, כלומר שילוש של מספר הסטודנטים תוך עשור.

הדבר נעשה על ידי עיבוי הפקולטות הקיימות, פתיחת מסלול לימודי רפואה ארבע שנתי באוניברסיטת תל אביב למי שהם כבר בעלי תואר ראשון, ואחר כך מסלול נוסף דומה באריאל, וכן הקמת בית ספר חדש לרפואה בשלוחת אוניברסיטת בר אילן בצפת, בו מתקיים גם מסלול השלמה לבוגרי חו"ל שאינם עומדים בקריטריונים החדשים. מתוכנן גם תואר מיוחד לרופאים חוקרים במכון ויצמן, שיפתח בשנים הקרובות.
למרות הטענות על הקיבולת האפשרית של מערכת הכשרת הרופאים בישראל, צווארי הבקבוק המגבילים את כמות הסטודנטים אינם באוניברסיטאות עצמן. אמנם יש מגבלה של מרצים טובים וזמינים לבתי הספר לרפואה, אבל הבעיה העיקרית היא מה שמכונה "השדות הקליניים", כלומר ההכשרה שהסטודנטים מקבלים בתוך בתי החולים. על השדות הקליניים הללו רבים כבר כיום כל מוסדות ההוראה בתחום הרפואה בארץ. מטבע הדברים התחרות תחריף ככל שמוסדות חדשים ייכנסו לתמונה.
ההמלצות המשמעותיות ביותר של דוח גמזו קשורות לתחום הזה, והרעיונות נעים בין הצפויים ליצירתיים: הגדלת מספר השבועות בשנה שבהם מצפים מן הרופאים ללמד ומן הסטודנטים ללמוד; צמצום תקופת הסטאז' כדי להצטרך פחות שדות קליניים; הרחבת מספר המחלקות בבתי החולים הנחשבות ראויות להעביר בהן הכשרה תוך העברת חלק מן ההכשרה גם לקהילה; הגדלת גודל הקבוצות במחלקות המובילות, ועוד.
90 אלף שקל בשנה, בלי גופות
פרופ' אוריאל רייכמן, מייסד, נשיא ויו"ר הדירקטוריון של אוניברסיטת רייכמן, מסביר מדוע החליט להיכנס לתחום: "עד 1995 שערי ההשכלה הגבוהה היו סגורים, ובשליטת שבע אוניברסיטאות גדולות. ממאות אלפי אנשים נמנעה מוביליות חברתית. כל מי שרצה ללמוד, למשל, משפטים ולא התקבל לאחד המקומות המצומצמים האלה, נאלץ לנסוע ללימודים באנגליה, וזה פגע במרקם החברתי של המדינה.
"למזלנו עבר בינתיים חוק חופש העיסוק, ואמרו לי - בסדר, פתח לך אוניברסיטה, אבל לא תקבל גרוש מהמדינה. מאז ומתמיד המטרה שלי הייתה להקים אוניברסיטה, לכל דבר. בית הספר לרפואה חשוב לנו בגלל החזון הזה, והן כי אנחנו מוסד בין־תחומי. אנחנו רוצים לשלב את הרפואה עם פקולטות אחרות אצלנו. אנחנו גם עושים את זה כשליחות, בגלל המחסור ברופאים, ולמרות שהפקולטה הזו תהיה הפסדית בשנים הראשונות. קיבלנו לשמחתנו תרומה גדולה מאודי רקנאטי (בית הספר ייקרא ע"ש אמו דינה רקנאטי, ג"ו), שעוזרת לנו להתחיל ובהמשך נגייס עוד".

מי שצפוי להיות דקאן בית הספר החדש הוא פרופ' ארנון אפק מבית החולים שיבא, הממלא בבית החולים את תפקיד המשנה לרופאים למנהל המרכז הרפואי ומנהל בית החולים הכללי. לאפק יש כמה רעיונות חדשניים לגבי בית הספר החדש. "אנחנו מחנכים את רופאי העתיד וזה אתגר גדול ללמד אותם אחרת. אנחנו רוצים להקנות להם מיומנויות ולא רק ידע. יהיה דיון".
אפק מתכנן להסתמך באופן יותר גורף מאשר במוסדות אחרים על סימולטורים רפואיים, כדי לאפשר תרגול נוסף על פני ההכשרה בבתי החולים, וגם כדי להפחית את הדרישה מן השדות הקליניים. כמו כן, להבדיל ממתחריו, בבית הספר לרפואה של רייכמן לא ינתחו גופות. "לא כי אנחנו לא יכולים לעשות את זה, אלא כי אין לנו צורך בזה כבר היום. הסימולציות מספיקות", אומר אפק.
"כל כיסא נוסף בבית ספר לרפואה הוא מבורך", אומרת ד"ר אורלי וויינשטיין, סמנכ"לית וראש חטיבת בתי החולים בכללית. "אני בטוחה שמרימים גבה על כך שזו פלטפורמה פרטית. אבל הלימודים בחו"ל במוסדות טובים, הם יותר יקרים מאשר ברייכמן. אז אם כבר בתי ספר פרטיים, עדיף להשאיר את הרופאים בארץ".
אחת הטענות הכבדות כלפי התוכנית, היא עצם היותה פרטית. הטענה היא שמקצים משאב ציבורי, לגוף פרטי.
אפק: "אני רוצה להזכיר שרייכמן הוא לא מוסד למטרות רווח. הוא מלכ"ר. הוא פשוט לא מתוקצב על ידי המל"ג". לגבי המחיר הוא אומר: "בבית ספר לרפואה באוניברסיטה ציבורית, שכר הלימוד הוא כ-12 אלף שקל לתלמיד. אצלנו לאותו תלמיד הלימודים יעלו 90 אלף שקל בשנה".
חתיכת הבדל.
"כן, אבל זה לא משום שאצלנו מישהו מרוויח, אלא כי באוניברסיטה אחרת המדינה מתקצבת את ההפרש ואילו אצלנו, התלמיד משלם אותו". אפק מציין כי אחת האפשרויות הנבדקות, היא כי המל"ג כן תתקצב את הלימודים עבור סטודנטים אבל רק כאלה שיתחייבו לעבוד במשך תקופה מסוימת אחרי התואר, בפריפריה או במקצוע נדרש במיוחד שיש בו מחסור. כך פותרים לכאורה שתי בעיות במכה אחת. מאפשרים לימודים גם לתלמידים ממשפחות יותר חלשות כלכלית, ומתכננים את הקצאת כוח האדם נכון יותר.
מוסדות במזרח אירופה שלא כולם יישארו רלוונטיים אחרי רפורמת יציב, יכולים לעלות כ-15,000 שקל בשנה, אך יש גם מוסדות באירופה שעלות הלימודים בהם היא כ-80,000 שקל בשנה ועדיין הם מושכים סטודנטים ישראלים.
"מה הם מוסיפים? אפס"
אולם מבתי ספר אחרים נשמעים קולות הטוענים כי אין צורך באוניברסיטה נוספת, בטח לא פרטית. חבר סגל באחד מבתי הספר הקיימים לרפואה, סיכם זאת בצורה הנחרצת ביותר: "מה רייכמן מוסיפים? אפס. מי הולך ללמד שם? מרצים מבתי ספר אחרים לרפואה. איפה הם יעשו את ההכשרה שלהם? על השדות הקליניים שלנו. תוכנית גמזו קובעת בדיוק כמה רופאים צריך להכשיר. 2,000 רופאים בשנה. בתי הספר הקיימים לרפואה יכולים לעשות את זה. בקלות. כמה שהמל"ג תיתן לי להוסיף אני יכול.
"במקום זה לוקחים פה משהו שהוא מכללה, בעצם יותר כמו תיכון, נותנים לו ללמד רפואה. לימודי רפואה אמורים להיות אקדמיים. שהמרצים יהיו רופאים וחוקרים בכירים. ברייכמן אין עדיין אפילו מגמת ביולוגיה לתואר ראשון. את מי הם ייקחו לשם? או את הרופאים שלנו, או אנשים שהם לא בליבת המחקר. זה מסוכן ורע ומדרדר את רמת ההוראה.
"ואחר כך, איפה הם יעשו את ההכשרה הקלינית? גם זה יהיה על חשבון השדות הקליניים שלנו. לו היו לנו עוד שדות קליניים לעבוד בהם, היינו בשמחה מגדילים את מספר הסטודנטים אצלנו. ובפועל מה שקורה הוא שלוקחים מוסד חסר ניסיון ויכולת בתחום, והוא ימכור במחיר גבוה יותר בעצם את המערכת הציבורית שלנו, וישתמש בה פחות טוב.
"אין לי שום דבר נגד רייכמן אישית. אבל מה השלב הבא? כל מכללה תוכל ללמד רפואה? ומלא אנשים יזרקו כובע לשמיים ויגידו שהם רופאים וכל הרמה של הרפואה תרד. בדיוק כמו שקרה לעורכי הדין. אבל המדינה תאשר את זה בסוף, ולו כנקמה בהסתדרות הרופאים על כך שהפגינו ושבתו נגד המהפכה המשטרית".
"זה פשוט לא נכון", אומר אפק. ויש לו תשובות לכל הטענות. לגבי המרצים הוא אומר: "אני לא מתכוון לקחת פרופסורים מהאוניברסיטאות האחרות. לא יקום ולא יהיה. בחרתי רופאים צעירים מבריקים שמתים ללמד, ואני לוקח פנסיונרים שיהיו המנטורים שלהם. בשיבא יש מלא רופאים צעירים, יותר מכפי שצריך כדי למלא את שעות ההוראה עבור תל אביב".
יוצא דופן הוא אפק בעצמו, שהיום הוא פרופ' באוניברסיטת תל אביב והיה בעבר ראש תוכנית ניו יורק, במסגרתה אוניברסיטת תל אביב הכשירה סטודנטים לרפואה מחו"ל. כאשר בית הספר החדש לרפואה ברייכמן יקבל אישור רשמי, אפק צפוי לעזוב את המשרה בתל אביב ולהצטרף לסגל של רייכמן.
ומה לגבי השדות הקליניים?
"אין שום מחסור בשדות קליניים. אנחנו מתרשמים שבתי החולים יכולים ורוצים ללמד יותר, וגם דוח ה-OECD שיצא במאי, מסכים איתנו". ואכן, בדו"ח נאמר כי השדות הקליניים בישראל נמצאים בניצול חסר, ויש הרבה פחות סטודנטים לומדים פר מיטת בית חולים, מאשר במדינות אחרות.
רייכמן מוסיף כי: "נשמעו ביקורות שבושה וחרפה שהם נשמעו. אם אין מספיק שדות קליניים, והם 'משאב לאומי', איך בתי הספר הקיימים לרפואה לימדו במשך שנים סטודנטים מחו"ל? עשו מזה ביזנס? כאן יש צביעות".
ויינשטיין: "גם אני חשבתי בעבר שאי אפשר להגדיל את מספר הסטודנטים לרפואה משמעותית כי אין שדות קליניים. אבל הנה עכשיו גם הכללית מכשירה את הרופאים, וראינו שיש משאבים לא מנוצלים בתחום גם בבתי החולים".
זו סוגיה שיהיה צורך לבחון אל מול המציאות. לא בטוח שהיחס המספרי בין סטודנטים לרופאים, לוקח בחשבון את העומס הקיים על כל רופא בישראל, ולא בטוח שאת כל התוכניות להרחבת השדות הקליניים ניתן ליישם בקלות. למשל, אחת התוכניות להרחבת השדות הקליניים היא ללמד את הסטודנטים במשמרות, אחת בבוקר כמו היום, והשנייה אחרי הצהריים או בערב. אלא שרופאים מובילים לא נמצאים בבתי החולים בשעות הערב. יהיה צורך בתגמול הולם כדי לדאוג שיישארו שם וילמדו, ולא ברור מהיכן יגיע תגמול זה.
חלק ניכר מההכשרה לא יהיה בבתי חולים
אחד הפתרונות המוצעים הוא, כאמור, שימוש בשדות קליניים בקהילה. ד"ר דניאל לנדסברגר רופא ראשי בחטיבת הבריאות בקופת חולים מכבי ואחראי מטעמה על הקשר עם בית הספר החדש לרפואה, מסביר: "האם אפשר ללמוד על סוכרת רק בבית החולים, או שאפשר ללמוד עליה גם אצל אותו אנדוקרינולוג שעובד בבית החולים, אבל כשהוא מטפל בחולה בקהילה? הרי התנועה של העולם הרפואי היא דווקא מבתי החולים אל הקהילה.
"אין כוונה שיצא סטודנט לרפואה מהלימודים שלו בארץ ישר להתמחות בלי שעבר דרך בית חולים בכלל, אבל אפשר לחלק את התקופה לשנה וחצי בבית חולים ושנתיים וחצי בקהילה, למשל. יש לי 400-500 רופאים שמוכנים ללמד. כבר היום יש לנו סטודנטים שעושים חלק מהשדות הקליניים שלהם בקהילה. לא רק אצלנו, אלא בכל העולם. בקנדה, למשל, מחייבים את כל הסטודנטים גם בהכשרה בקהילה".
והסטודנטים האלה יכוונו להיות רופאים בקהילה?
"לאו דווקא. כשסטודנט בוחר התמחות הוא בדרך כלל הולך אחרי מנטור. אם הוא למד אצל אנדוקרינולוג בקהילה, הוא יכול אחר כך להצטרף אליו בית החולים".
לנדסברגר רואה גם כמה אתגרים בשיטה. "בתי החולים שבהם הסטודנטים של רייכמן צפויים לעבור את ההכשרה, הם באזור המרכז. לעומת זאת הקהילה פזורה בכל הארץ. אולי זה יהיה להם פחות נוח, אם כי אולי כך הם דווקא יחשפו לפריפריה".
בתגובה לכך תוהה הגורם מבית הספר המתחרה: "את רואה מצב שבו דווקא הסטודנטים של רייכמן, אלה שמגיעים לאוניברסיטה בג'יפים ומתלוננים אם החניה שלהם לא רחבה מספיק, אלה ימלאו את החורים במשמרות הלילה בפריפריה? לא נראה לי".
ישנה גם הסוגיה של תמהיל הסטודנטים. בין היוצאים ללימודים בחו"ל, במוסדות שצפויים להיפסל על ידי רפורמת יציב שהם זולים יותר, יש שיעור גבוה יותר של סטודנטים מהחברה הערבית. אנחנו מבטלים את הערוץ הזה, ובמקומו מביאים למערכת סטודנטים של רייכמן.
לנדסברגר: "זה כמובן לא עד כדי כך דיכוטומי. אני מכיר משפחות בחברה הערבית שיש להן את המשאבים, או שהן עושות את ההקרבה, לשלוח את הילדים למוסדות ברמה גבוהה מאוד בחו"ל, ויוכלו גם לשלוח אותם לרייכמן. כך לפחות הם יישארו בארץ. ולמי שלא יכול להרשות לעצמו את הלימודים האלה, יוקצו מלגות. בכל מקרה, צריך להיות מציאותיים. כסף משחק תפקיד היום בכל תחום".
ד"ר לנדסברגר גם מוסיף כי: "אני לא בטוח שאוניברסיטאות המחקר באמת ערוכות להגדיל את בתי הספר לרפואה אצלן. אלה נחשבים ללימודים הפסדיים. ברייכמן הם לא יהיו הפסדיים, כי שיטות הלימוד הן יעילות יותר, עם דגש רב יותר על הווירטואליה, וגם כמובן משום שהמחיר לסטודנט יהיה גבוה יותר".
אתם מבינים את הביקורת נגדכם?
אפק: "כמו שכל תחרות מפריעה. גם כשהקימו את בית הספר לרפואה באריאל הייתה מלחמת עולם. או אפילו כשפתחו בסורוקה, האוניברסיטה העברית אמרה - לא יקום. וכשקם בית הספר לרפואה של האוניברסיטה העברית את יודעת מה אמרו? מי צריך את זה, יש בית ספר מצוין לרפואה בביירות. למה להגביל? אני חושב שצריך לפתוח כמה בתי ספר לרפואה שאפשר. גם בוויצמן, גם בחיפה. אבל זה ייקח שנים".
לנדסברגר: "5% סטודנטים נוספים לרפואה באוניברסיטת רייכמן, זה לא מה שיטלטל את המערכת".
רייכמן: "אנחנו באמת לא לוקחים מקום של אף אחד. יש מקום לעוד בית ספר לרפואה או שניים מלבדנו. אנחנו רוצים גם לעזור, לשים את הכתף שלנו, בעיקר בתקופה הנוכחית שהיא כל כך קשה, ולמרות שאנחנו מתנגדים להפיכה המשטרית, כמוסד, אנחנו גם אומרים - בואו נמשיך לבנות, בואו נמשיך להיות אופטימיים. אנחנו ממשיכים את המאבקים למען עתיד החברה. שלא תיפול רוחנו".
הפגיעה תהיה חמורה במיוחד בנגב ובגליל
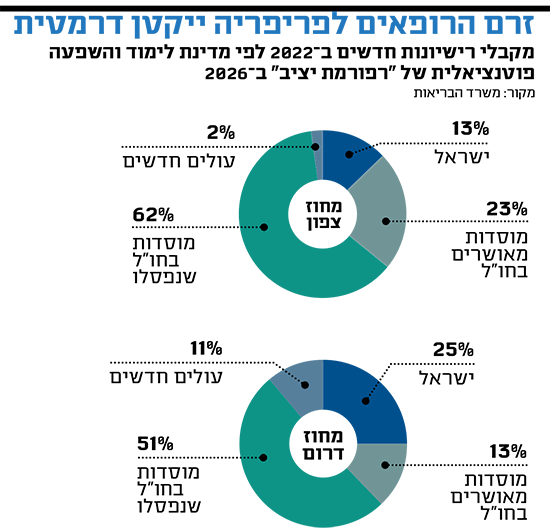
מי שיושפעו במיוחד מהשלכות רפורמת יציב להסדרת לימודי הרפואה בחו"ל הם דרום וצפון הארץ. החל משנת 2026, זרם הרופאים החדשים לפריפריה צפוי לקטון באופן משמעותי. לדוגמה, ב-2020 61% מהבוגרים החדשים במחוזות הנגב והגליל למדו במוסדות שבוגריהם לא יוכלו יותר לגשת לבחינות הרישוי. השיעורים הגבוהים ביותר של בוגרי מוסדות שנפסלו נרשמו בבתי החולים ברזילי באשקלון ורבקה זיו בצפת. כך אי השוויון ופערי הבריאות הקיימים ממילא צפויים רק להחריף.
דוח ה-OECD מחודש מאי ציין כי ישראל מאופיינת בחוסר תכנון של כוח האדם הרפואי. למשל, אין הכוונה מלמעלה של כוח האדם מבחינה גיאוגרפית או מבחינת המקצועות שבהם עוסקים הרופאים החדשים. בדוח נמתחה ביקורת על מדיניות "שוק חופשי" שבה רופאים מחליטים בעצמם כמה מתמחים לקבל. זאת לעומת מדינות אחרות, בעיקר באירופה, שקובעות מכסות של רופאים שיכולים לקבל הכשרה בתחום כלשהו או במיקום מסוים, כדי לכוון את הרופאים לתחומים ולאזורים הנדרשים.
דוח גמזו נדרש לנושא וציין כי "חוסר האיזון המקצועי מחריף גם את חוסר האיזון הגיאוגרפי, כיוון שבממוצע רופאים נמשכים לעבודה במרכז ככל שקיים שם ביקוש. לכן מקצועות שנמצאים במחסור קל במרכז סובלים ממחסור דרמטי בפריפריה, כמו למשל בפסיכיאטריה".
הוועדה בחנה כיצד ניתן להגדיל את מצבת הרופאים בפריפריה, והגיעה למסקנה כי למענקי עידוד מעבר הייתה השפעה מועטה. המשתנה המשפיע ביותר על "התמדת רופאים בעבודה בפריפריה הוא היות הרופא בן המקום". לכן המליצה הוועדה לבחון תוכניות נוספות לעידוד רופאים בקרב החברה הבדואית וכן על הקמת תוכנית להצמחת מנהיגות רפואית מקרב בני ובעיקר בנות הפריפריה הסוציאלית ובייחוד המגזר החרדי.