"ניהול דם המטופל": השיטה שמפחיתה את הצורך במנות דם
על רקע מחסור במנות דם, בעיקר בתקופת הקורונה, שיטת "ניהול דם המטופל" מאפשרת להפחית בכ-30% במתן מנות דם למטופלים. על ידי הערכה של מצב המטופל לפני ניתוח על מנת לבחון אנמיה מחוסר ברזל. שעשויה לקצר זמן אשפוז ולחסוך מיליונים רבים לבתי החולים
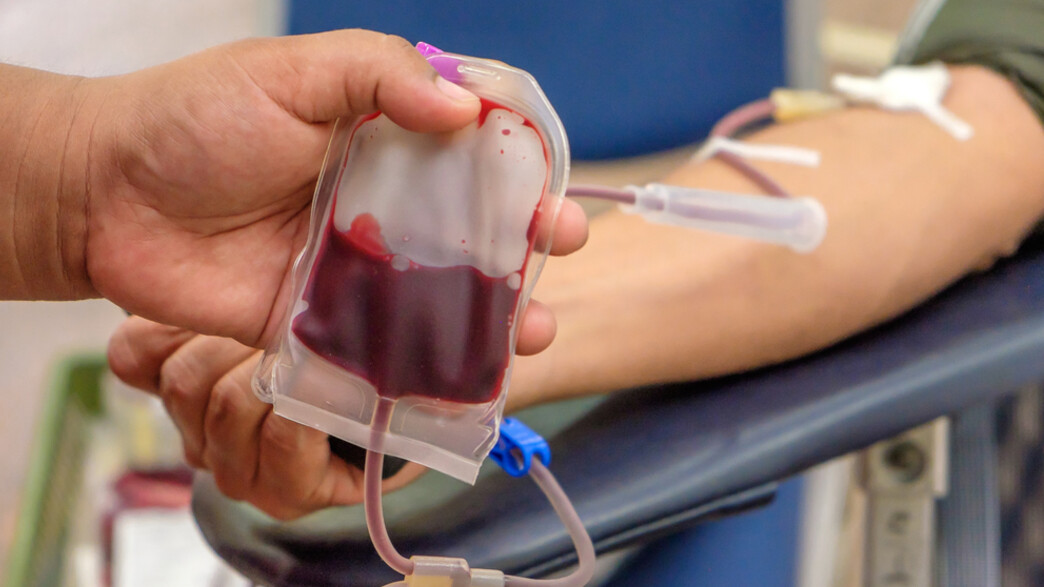
הדיון במחסור במנות דם בישראל כבר נמצא בשיח הציבורי - בייחוד מאז הקורונה, אבל חוץ מאשר לקרוא לציבור לתרום דם, האם יש עוד מה לעשות? הכירו את השיטה שמפחיתה משמעותית את הצורך במנות דם. בעולם קוראים לה "Patient blood management" או בקיצור BPM, ובישראל היא נקראת "ניהול דם המטופל".
השיטה כוללת:
- הערכה של מצב המטופל לפני ניתוח על מנת לבחון אנמיה מחוסר ברזל (קיימת בכ-30% מהאוכלוסיה)
- טיפול באנמיה ע"י מתן ברזל במטופלים לפני ניתוחים אלקטיביים
- עימנעות או הורדת מספר מנות הדם שיקבל המטופל במקרה ורמת ההמוגלובין שלו תרד כתוצאה מדימום במהלך הניתוח או אחריו
השבוע נחת בישראל הרופא הישראלי-אמריקאי פרופ' אריה שנדר, שפיתח את השיטה והוכר על ידי מגזין "טיים" כאחד מ"גיבורי הרפואה" של אמריקה., להרצות במרכז הרפואי לגליל בנהריה בפני קבוצות רופאים גינקולוגים, פנימאים ואורטופדים. במסגרת הטיפול הוא העביר סדנת "ניהול דם המטופל", על חשיבות בירור אנמיה מחוסר ברזל לפני ניתוח והצורך להוריד את כמות מנות הדם הניתנות לחולים.
על פי שיטת הטיפול, ניתן לחסוך בכמויות עצומות של מנות דם למטופל, לקצר זמן אשפוז ולחסוך מיליונים רבים לבתי החולים (דבר אשר יענה גם על המצוקה התקציבית של מערכת הבריאות). ד"ר ברשטר, עד לאחרונה המטולוג ומנהל בנק הדם, יחד עם מנהל המרכז הרפואי לגליל פרופ' ברהום, קיימו מחקר במשך 5 שנים, במסגרתו הצליחו להפחית לאחר שיקולים רפואיים מושכלים במנות הדם למטופלים בכ-30% וחסכו בשנה אחת כמיליון שקלים לבית החולים. כך שהניסוי הזה הוכיח את עצמו ופרופסור שנדר קורא ליישום השיטה בכל בתי החולים בישראל, שיטה שקיימת במקומות רבים בעולם ונתמכת ע"י ארגון הבריאות העולמי.
כמובן שבמקרים מסכני חיים אין מנוס משימוש במנות דם אך לדבריהם היד מאוד "קלה על ההדק" כאשר מבקשים בבית החולים מנות דם עבור מטופלים. חייבים לשקול כל מקרה לגופו ולבדוק את הצורך וההכרח בטיפול זה.
מדוע חשוב לטפל באנמיה לפני שעוברים ניתוח?
מטופלים עם אנמיה, המופנים להליך כירורגי עם סיכון גבוה לדימום, נמצאים בסיכון מוגבר לתחלואה ותמותה לאחר הניתוח. בשנת 2010, ארגון הבריאות העולמי (WHO - World Health Organization) המליץ על יישום התוכנית ל"ניהול דם מטופלים" (PBM - Patient Blood Management). התוכנית מבוססת על גישה רב-תחומית שנועדה לייעל את הטיפול עבור מטופלים שעלולים להזדקק לעירוי דם. תוכנית זו מתמקדת במטופל עצמו בניגוד לתוכנית הסטנדרטית המתמקדת במוצרי הדם. ידוע כבר שנים רבות כי עירוי דם על אף היותו במקרים מסוימים מציל חיים, נחשב גם לגורם סיכון לתחלואה, אשפוז ממושך ואף תמותה. התוכנית מקיפה את כל ההיבטים של תהליך קבלת ההחלטות במתן העירוי, החל מההערכה הראשונית של המטופל וכלה בניהול הקליני. מטרות התוכנית כוללות:
- שיפור הטיפול על ידי הערכה וטיפול באנמיה טרום ניתוחית, הערכה וטיפול בהפרעות קרישה, הימנעות מעירוי דם שאין בו צורך, ובכך הפחתת סיבוכים זיהומיים ולא זיהומיים הקשורים לעירוי.
- סיפוק מוצרי דם למטופלים הנדרשים לכך.
- הוזלת עלויות האשפוז.
התוכנית נחשבת כיום לתקן בטיחות ואיכות לטיפול בחולים. מחקרים רבים מראים שיישום עקרונות ה-PBM לאורך התקופה הקודמת לניתוח עשוי להפחית תמותה, תחלואה, עירויי דם, משך שהייה בבית החולים, עלויות וניצול טוב יותר של משאבים רפואיים תוך שמירה על בטיחות המטופל. המשמעות הכלכלית נובעת מכך שעירוי תאי דם אדומים קשור באופן מובהק לשהות מוגברת ביחידה לטיפול נמרץ ולסיבוכים שנרכשים בבית החולים. תוצאות שליליות אלה בעלות השלכה כספית משמעותית על תקציבי בתי החולים.