תפתחו את העיניים: בעיות הראייה הנפוצות
מהן מחלות העיניים הכי שכיחות, איך מטפלים בהן, ומה ההבדל בין בדיקת ראייה רגילה ובדיקה ללקות ראייה?

כשהאדם המודרני אומר "יש לי צילינדר", הוא כנראה לא מתכוון למגבעת מהודרת אלא לבעיית ראייה נפוצה למדי. ועדיין, אם יתבקש להרחיב על פשרה, מקורותיה ואופן הטיפול בה, לרוב ימצא את עצמו נבוך ומבולבל. פנינו לאופטומטריסטים מרשת "מכבי ממבט ראשון" וביקשנו מהם לשמש מורה נבוכים לקצרי, עצלי ומעוותי הראייה באשר הם, ולעשות לנו קצת סדר בבעיות הראייה הנפוצות באוכלוסייה.
על פי מחקרים שנערכו בעולם המערבי, אחוז האנשים הסובל מליקויי ראייה הולך וגדל. בארה"ב בלבד מדווח על 135 מיליון אנשים מעל גיל 45 הסובלים בצורה זו או אחרת מליקויי ראייה. מעל גיל 70 מדובר בכ-25 אחוזים מכלל האוכלוסייה. חולה הסובל מליקוי ראייה נאלץ להתמודד עם מצב חדש בו העיניים אינן מתפקדות כבעבר. דבר זה גורם לא אחת לתסכול וכעס בשל הקשיים החדשים כמו קושי בקריאה, קושי בצפייה בטלוויזיה, חוסר יכולת להתמצא במרחב ולעיתים אף יכול להוביל לשינוי מקום עבודה, עקב השינוי ביכולות.
ירידה באיכות הראייה נובעת משינויים פיזיולוגיים טבעיים בעין המזדקנת, או כתוצאה משינויים פיזיולוגיים - אלה יכולים לגרום לירידה ביכולת המיקוד ובגמישות של העין למרחקים שונים; להתעכרות העדשה התוך-עינית וירידה בצלילות העדשה (קטרקט) - דבר הגורם לערפול ראיה וסנוור בלילה; לירידה בחדות הראייה ובראיית צבעים, להתכווצות של אישון העין הגורמת לירידה דרסטית של כמות האור החודרת לתוך העין, דבר המביא לקבלת תמונה מטושטשת על רשתית העין; ולהתנתקות זגוגית העין עקב התכווצות פיזיולוגית, עד כדי היפרדות הרשתית.
אז מהן מחלות הראייה הכי נפוצות?
1. גלאוקומה:
שיבוש בתהליך היציאה והכניסה של נוזל התוך עיני מגלגל מהעין באופן הלוחץ על סיבי עצב הראייה, גורם לאובדן שדות ראייה ומשבש את איכות החיים של המטופל.

2. ניוון מקולרי - (AMD (Age- related Macular Degeneration:
המקולה הינה האזור במרכז הרשתית האחראי על ראייה מרכזית. הראייה המדויקת בקריאה, בנהיגה ובזיהוי פנים מתבצעת במקולה, שמרכזה הוא הפוביאה – "הכתם הצהוב". ניוון רשתית גילי מתחלק לשני סוגים, יבש ורטוב, כאשר הראשון הוא הנפוץ יותר ומאופיין בירידה בחדות הראייה תוך גילוי קושי בזיהוי פרצופים, ירידה משמעותית ביכולת הקריאה ופגיעה בזיהוי צבעים. שכיחות המחלה עולה ככל שהגיל מתקדם. שכיחות המחלה בארץ דומה. גורם הסיכון העיקרי הינו גיל, אך גם לסיפור המשפחתי עלולה להיות השפעה. כמו כן עישון ומשקל יתר.
לניוון מקולרי בגיל המתקדם שתי צורות: הצורה שאינה ווסקולרית, שהינה הקלה יותר ונהוג לכנותה: "המחלה היבשה". בצורה זו, נראים משקעים צהובים במרכז הראייה הנקראים דרוזן, והיא מתאפיינת בדרך כלל בירידה קלה עד בינונית באיכות הראייה. הצורה הניאווסקולרית, שהינה הקשה יותר ונהוג לכנותה "המחלה הרטובה". ההערכה היא שבין עשרה לעשרים אחוז מהסובלים במחלה לוקים בה בצורתה ה"רטובה". בצורה זו ישנה צמיחה של כלי דם חדשים חולים מתחת למרכז הראייה. כל דם אלה דולפים ומדממים לתוך מרכז הראייה וגורמים לירידה קשה מאד בראייה המרכזית. יש לציין כי לעיתים נגרם נזק משמעותי לראייה גם בצורה ה"יבשה" של המחלה, אך בשכיחות נמוכה יותר.
במחלה "הרטובה" ניתן לטפל באמצעות הזרקת תרופות כגון AVASTIN וה-LUCENTIS שמייבשות את החלקים הבעייתיים, עוצרות את ההתדרדרות ולעיתים אף משפרות את הראייה. למעשה, הדבר שאמור להדאיג אתכם יותר מכל אלה היא הנטייה האנושית להזניח את המעקב. לצורך אבחון, טיפול ותיקון ראוי של בעיות ראייה פתולוגיות ואופטיות גם יחד, יש להקפיד על שגרת ביקורים אצל רופא עיניים ואופטומטריסט. החל מגיל 50 יש להיבדק כל 5 שנים, מגיל 65 יש להיבדק כל שלוש שנים, ומגיל 70 ומעלה יש להיבדק כל שנתיים, אלא אם התקבלו הנחיות מקצועיות אחרות.
3. אסטגימציה - "צילינדר":
אסטיגמציה היא בעצם ליקוי שכיח שנובע מהתקמרות לא מאוזנת של הקרנית או העדשה בעין. במצב זה, המוקד המתקבל מורכב משתי נקודות שונות הממוקמות במיקומים שונים בעין. מה שגורם לעיוות קרני האור המגיעות אל העין ולראיה מטושטשת לרחוק ולקרוב בחלק לא מבוטל מהאנשים קיים צילינדר נמוך וחלקם אף לא מודעים לקיומו. האסטיגמציה נמדדת ביחידות של דיופטר, בדומה למדידת מספר המשקפיים. למעשה, המספר הכולל הקיים, מורכב ממספר התיקון, מספר הצילינדר וציר הצילינדר. הדרך לקביעת המספר בעין מתבצעת באמצעות בדיקה הקרויה תשבורת (רפרקציה) ומתבצעת ע"י אופטומטריסט מוסמך או רופא עיניים ודורשת מכשור אופטי.
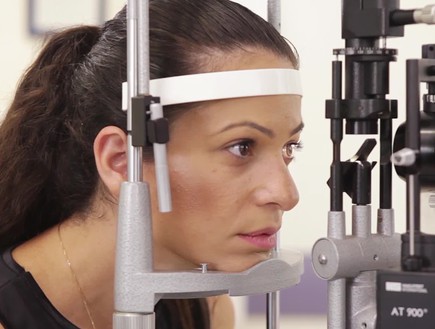
איך מטפלים?
במקרים של ראייה לקויה, חשוב לתת טיפול רפואי ותרופתי, אולם אלה לא תמיד משפרים את יכולת הראיה, לפחות לא באופן מיידי. לכן, לצד הטיפול הרפואי יש לעזור לחולים אלה באמצעות שיפור יכולות תפקוד הראייה שלהם. דבר זה נעשה באמצעות התאמת אביזרים מיוחדים לראייה לקויה. מדובר במחלות שכיחות, אך המאה ה-21 היא הזמן הנכון לחיות בו מבחינת אפשרויות הטיפול באותן מחלות עיניות. ניתוח קטרקט, למשל, הוא הליך פשוט יחסית שפותר את הירידה בחדות הראיה של המטופל. חולי גלאוקומה נעזרים בטיפות שמגבירות את יכולת הניקוז או מקטינות את ייצור הנוזל התוך עיני. אולם ראשית, יש לערוך בדיקה ולאבחן את הבעיה. בדיקה ללקות ראייה תהיה שונה מבדיקת חדות ראייה רגילה: היא מקיפה יותר וכוללת מספר בדיקות – לא רק לבדיקת חדות הראייה אלא בעיקר לבדיקת איכות הראייה (רגישות לקונטרסט). בדיקות אלו ואחרות מאפשרות למומחים לראייה לקויה להתאים את הפתרון הטוב ביותר לחולה, באמצעות אביזרים מיוחדים. התאמת האביזרים נעשית בהתאם לפגיעה במערכת הראייה ועל-פי צרכיו של כל חולה וחולה, בהתאמה אישית.